Pesquisa financiada pela FAPESP identificou, em uma das fases do estudo, fadiga em aproximadamente 70% dos participantes, bem como performance anormal em testes de lógica e de função cognitiva entre 34% e 56% dos analisados.
Fadiga, sonolência, perda de olfato e paladar, confusões mentais e perda de memória são relatos comuns em pacientes que tiveram Covid-19. Mais de 30% dos pacientes que tiveram a doença também apresentaram sintomas neurológicos, em maior ou menor grau. Os dados foram revelados em uma pesquisa custeada pela FAPESP (Fundação de Amparo as Pesquisas), coordenada por pesquisadores da Universidade Estadual de Campinas (Unicamp) e da Universidade de São Paulo (USP). O estudo contou com participações de profissionais da Universidade Federal do Rio de Janeiro (UFRJ), do Laboratório Nacional de Biociências (LNBio) e do Instituto D’Or.
Mais de 80 pesquisadores de diferentes áreas de atuação, como médicos, biólogos, neurocientistas, entre outros, jogaram luz às minúcias da ação do SARS-CoV-2 no cérebro. Intitulada de “Morphological, cellular and molecular basis of brain infection in COVID-19 patients ” (Bases morfológicas, celulares e moleculares da infecção cerebral em pacientes com COVID-19 – em tradução livre), a pesquisa teve como cerne quatro perguntas: “o SARS-CoV-2 interfere no sistema nervoso?”, “O vírus é capaz de alcançar o cérebro?”, “Como o SARS-CoV-2 chega ao cérebro” e “O que o vírus faz com o sistema nervoso?”.
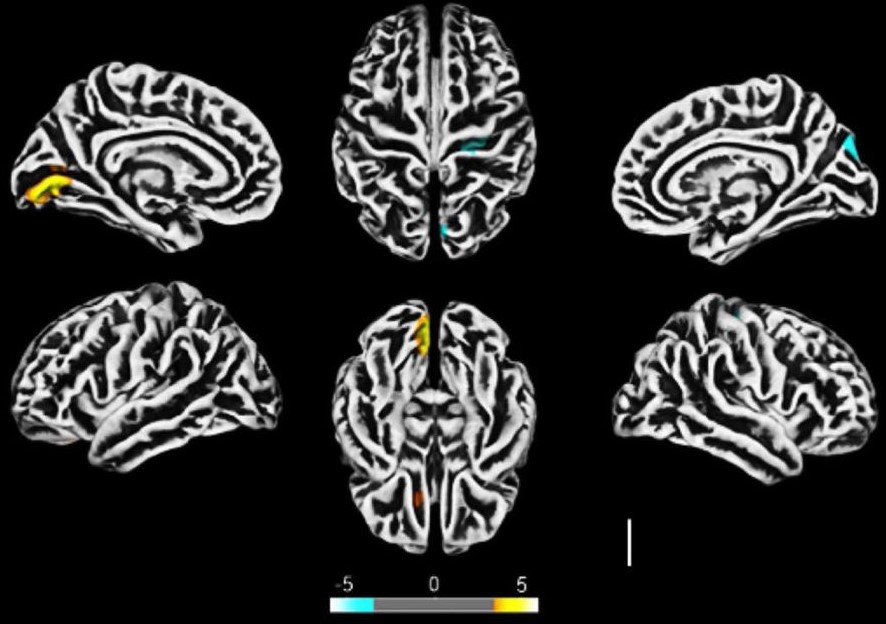
Apresentada no seminário online “O que COVID-19 tem a ver com o cérebro?”, realizado no ano passado, a pesquisa, que teve três fases concomitantes, confirmou as suspeitas de que o SARS-CoV-2, vírus da COVID-19, impacta diretamente o sistema neuronal. A análise de 81 pacientes que contraíram a COVID-19 de forma leve, realizada por Clarissa Yasuda, professora da Faculdade de Ciências Médicas da Unicamp (FCM-Unicamp) e integrante do Instituto de Pesquisa sobre Neurociências e Neurotecnologia (BRAINN), um Centro de Pesquisa, Inovação e Difusão (CEPID) da FAPESP, identificou, através de ressonâncias magnéticas de alta resolução, alterações no córtex dos pacientes, em regiões próximas do trato respiratório.
Comparados a 145 indivíduos saudáveis e não infectados, também foi possível identificar que algumas regiões do cérebro tinham espessura menor que a média observada, enquanto outras apresentavam aumento de tamanho. Os testes foram realizados após 54 dias, em média, da confirmação da infecção por RT-PCR, e um terço dos participantes ainda apresentava sintomas neurológicos ou neuropsiquiátricos. As principais queixas foram dor de cabeça (40%), fadiga (40%), alteração de memória (30%), ansiedade (28%), perda de olfato (29%), depressão (20%), sonolência diurna (25%), perda de paladar (16%) e de libido (14%).
Algumas células do cérebro são mais propensas à infecção pelo SARS-CoV-2
Amostras de 26 pacientes que morreram de COVID-19, coletadas via acesso endonasal pelo time coordenado por Paulo Saldiva, da Faculdade de Medicina da USP (FMUSP), foram analisadas pelo patologista Alexandre Fabro, professor da Faculdade de Medicina de Ribeirão Preto (FMRP-USP) e por Thiago Cunha, também professor da FMRP-USP. Nas amostras de 5 pacientes foram identificados danos citopáticos, necrose e infecção das células por vírus. O RNA e a proteína Spike do SARS-CoV-2 também estavam presentes no material analisado. Estatisticamente, 37% das células estudadas estavam infectadas pelo vírus – destas, mais de 70% eram astrócitos.
Os astrócitos, células mais abundantes do sistema nervoso central, desempenham funções variadas: oferecem sustentação e nutrientes para os neurônios; regulam a concentração de neurotransmissores e de outras substâncias com potencial de interferir no funcionamento neuronal, como o potássio; integram a barreira hematoencefálica, ajudando a proteger o cérebro contra patógenos e toxinas; e ajudam a manter a homeostase, ou seja, as boas condições, cerebrais.
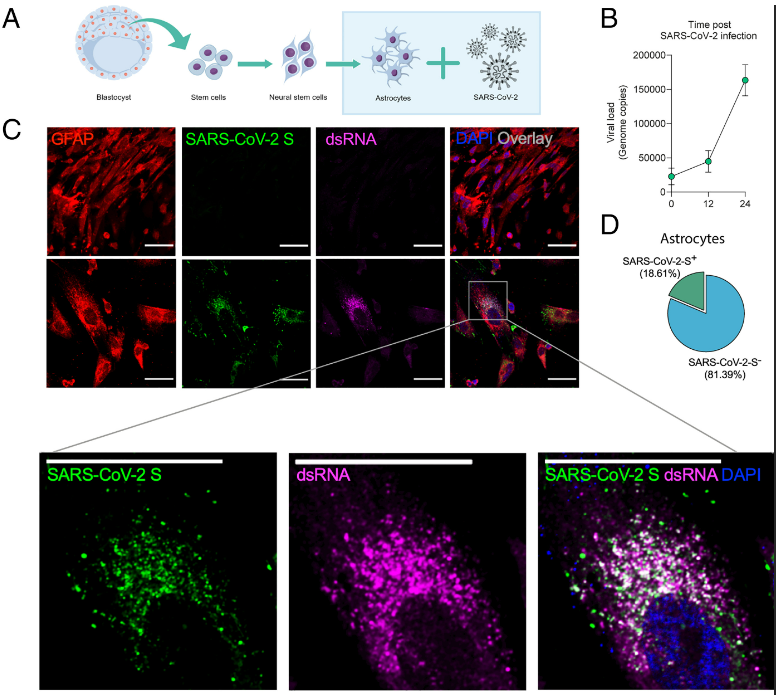
“Já se tinha conhecimento sobre sintomas neurológicos, como perda de olfato e paladar. Com os nossos estudos, conseguimos mostrar, pela primeira vez, que o vírus infecta e se replica nos astrócitos – as células mais numerosas do sistema nervoso central e essenciais para a manutenção dos neurônios”, disse Marcelo Mori, professor do Instituto de Biologia da Unicamp, no webinar apresentado em 2021.
Sequelas neurológicas impactam o dia a dia dos infectados
Lucas Rogério Silva Lopes, 20 anos, jornalista e empresário em São Paulo, teve COVID-19 em março de 2021, época em que os contágios estavam em alta e que a vacina ainda não era distribuída a grande parte da população. Lopes sentiu dor de cabeça e no corpo, ânsia de vômito, diarreia, cansaço, falta de ar, perda de olfato, tontura, fadiga, crise de ansiedade e febre. Mais de um ano depois da infecção, ainda se sente negativamente impactado pela doença. “No início, trocava palavras, me enrolava em grandes reuniões, o que afetou minha vida pessoal e profissional”, contou. “Atualmente, tenho tido confusões mentais. Esqueço o que vou fazer, vou ao mercado comprar um óleo e, ao chegar, não lembro o que ia comprar. Também esqueço de coisas corriqueiras, como se já comi, por exemplo”, completou.
A médica neurologista e intensivista Gisele Sampaio Silva, professora livre docente na Universidade Federal de São Paulo (UNIFESP) e pesquisadora clínica no Hospital Israelita Albert Einstein, aborda as manifestações neurológicas na infecção por COVID-19 e os impactos que notou ao longo da clínica e da pesquisa. “Logo no início da pandemia, já se sabia que o vírus tinha um potencial de ser neurotrópico, de penetrar no sistema nervoso central, principalmente pela característica inicial da clínica, identificando a anosmia (perda de olfato) e a hipogeusia (falta de paladar), que chamavam atenção como um sintoma bastante característico da COVID-19. Outros sintomas neurológicos também faziam parte da doença leve como a cefaleia, além dos sintomas respiratórios, que eram uma porta de entrada para o sistema nervoso central. A grande dúvida era de, se além desse acometimento de bulbo olfatório, o vírus poderia causar outros problemas neurológicos, principalmente secundários, como alterações inflamatórias e imunológicas descritas em outros órgãos associadas a essa infecção”, discorreu Gisele. “É importante ter atenção aos pacientes que apresentam déficit neurológico agudo, cefaleia intensa, alteração do nível de consciência, sintomas que podem estar associados à COVID-19”, completou a neurologista.
A pesquisa “Morphological, cellular and molecular basis of brain infection in COVID-19 patients”, de autoria de mais de 80 pesquisadores de diferentes áreas de atuação, foi publicada no Proceedings of the National Academy of Sciences (PNAS), no dia 11 de agosto de 2022. O estudo completo pode ser acessado por meio do DOI: https://doi.org/10.1073/pnas.2200960119.
As análises que deram origem ao documento foram apresentadas no webinar “O que COVID-19 tem a ver com o cérebro”, com apresentação de Luiz Eugênio de Mello, diretor científico da FAPESP, moderação de Daniel Martins-de-Souza, Universidade Estadual de Campinas (Unicamp) e FAPESP e presença dos palestrantes Helena Radbruch – Charité Universitätsmedizin Berlin -, Marcelo Mori – Universidade Estadual de Campinas (Unicamp) -, Jean Pierre Peron – Instituto de Ciências Biomédicas – Universidade de São Paulo (ICB/USP) e Marília Zaluar Guimarães – Instituto D’Or de Pesquisa e Ensino (IDOR) e Universidade Federal do Rio de Janeiro (UFRJ).





